این مرحله بعد از مرحله حاد شروع میشود و حدود دو الی ده هفته به طول میانجامد. عضلات طویل تر بهبود پیدا میکنند و تورم و حساسیت به لمس آنها کم شده یا از بین میرود. گرفتگی(گارد) کلی عضلات کاهش پیدا کرده و امکان ارزیابی ستون فقرات گردنی فراهم می شود.
-
تاریخچه گیری :
درد اولیه بیمار کاهش پیدا میکند و در این مرحله احتمال انتشار درد عمقی و گنگ به سر، اندام های فوقانی و ناحیه بین کتف ها وجود دارد.
-
معاینه فیزیکی :
- در این مرحله شاهد افزایش دامنه حرکتی نسبت به مرحله حاد هستیم.
- عامل محدودیت حرکتی در انتهای دامنه حرکتی، اسپاسم محافظتی عضلات و کپسول مفاصل فاست میباشد )در صورت آسیب مفاصل فاست، شاهد محدودیت کپسولار در انتهای دامنه حرکتی خواهیم بود. محدودیت کپسولار یعنی محدودیت حرکتی بیشتر در جهتی است که کپسول در آن جهت سفت تر است و محدودیت بیشتری ایجاد میکند).
- در این مرحله چون اسپاسم عضلانی کاهش پیدا کرده و از بین رفته است، میتوان حرکات بین مفصلی (موسوم به Joint Play) را چک نمود.
- در صورت آسیب مفاصل فاست، حرکات بین مفصلی (Joint Play) ها محدود خواهند شد.
- در لمس، تورم و وجود گرما و نرمی در عضلات طویل، کاهش یافته یا از بین میرود (مثل عضله استرنوکلیدوماستوئید).
- در عضلات مولتی فیدوس، استرنوکلیدوماستوئید، عضلات موسوم به ساب اکسیپیتال (چهار عضله ریز در زیر استخوان پس سری) و عضلات عمقی جلوی گردن، یک سری نقاط حساس به لمس شدید قابل مشاهده است (شکل شماره ۱).
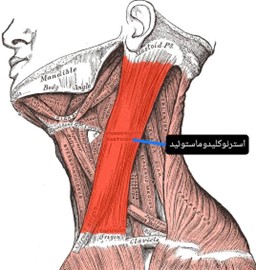
(شکل شماره ۱ – عضلات استرنوکلیدوماستوئید و مولتی فیدوس گردنی)
- در لمس کردن این نقاط، احتمال انتشار درد آنها به سر، شانه و اندام های فوقانی وجود دارد.
- لازم است که گروه های عضلانی گردن به منظور بررسی وجود اسپاسم محافظتی و اسپاسم، حساسیت به لمس و درد و یا وجود کوتاهی های آناتومیکال بررسی شوند.
- در این مرحله لمس و بررسی دقیق عضله عمقی دراز گردنی، مهم است چرا که در این مرحله باید حساسیت به لمس و اسپاسم این عضله کاهش پیدا کند و در انتهای این مرحله به سمت بهبودی برود.
- در بیشتر بیماران تست های بررسی یکپارچگی سیستم عصبی و کارکرد آن، منفی در میآیند و معمولا آسیبی به چشم نمیخورد مگر اینکه شدت عارضه خیلی زیاد باشد.
- در داده های تصویر برداری از ناحیهی گردن، قوس ناحیه گردن ممکن است کاهش یافته یا حتی از بین رفته باشد و دلیل آن نیز کوتاهی و اسپاسم عضله دراز گردنی است.
درمان بیماران با آسیب شلاقی در فاز تحت حاد :
در این مرحله، اهداف درمانی شامل حفظ و برگرداندن انعطاف پذیری عضلات گردنی و مفاصل فاست است. در این مرحله درمان های مکانیکی به دلیل کاهش اسپاسم عضلانی، موثر تر و کارآمد تر هستند و تکنیک های کششی و موبیلیزاسیون نیز مفید و لازم هستند.
یک نکته قابل توجه در این مرحله، جلوگیری از ایجاد بافت اسکار در نتیجه چسپندگی و ایجاد اتصال بین فیبرهای عضلات و بافت های نرم میباشد.
نکته : لازم به یادآوری است که تکنیک ها و روش های درمانی حتما باید تحت نظر فیزیوتراپیست برای دستیابی به بهترین نتیجه ممکن، انجام شوند.
هم چنین در این مرحله توجه به عضلات اهمیت ویژهای دارد و باید برای هر عضله یا مجموعه عضلات، ملاحظات و تمرینات اختصاصی قدرتی و کششی بسته به نیاز، طراحی و اجرا کرد که به شرح زیر میباشد:
عضله استرنوکلیدوماستوئید:
-
- درگیری این عضله خیلی شایع میباشد.
- آسیب این عضله به این صورت است که کوتاهی های شدید و قوی در آن به وجود میآید. بنابراین به هیچ وجه نباید تقویت آن در این مرحله صورت بگیرد چرا که سبب عدم تعادل عضلانی میشود.
- برای کشش عضله، سر و گردن باید در حداکثر فلکشن طرفی به سمت مقابل و چرخش به سمت موافق قرار بگیرد، اما باید توجه شود که این وضعیت ممکن است برای بیمار ناراحت کننده بوده و احتمال آسیب به مفاصل و عضلات کوچکتر وجود دارد (شکل شماره ۲).
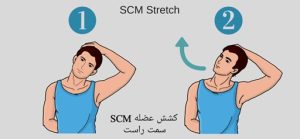
(شکل شماره ۲ – کشش عضله استرنوکلیدوماستوئید سمت راست)
- به منظور دستیابی زود تر و راحت تر به حالت نرمال و درمان شدهی عضله، میتوان از انواع مناسب ماساژ و تکنیک های مورد کاربرد برای بافت نرم استفاده نمود.
عضله دراز گردنی (Longus Colli) :
-
- موثر ترین درمان برای این عضله، بازگرداندن آن به طول نرمال و استراحت است (که قوس گردنی خفیفی مشاهده میشود).
- به منظور تمرین کنترل حرکتی عضلات فلکسور عمقی گردن (دراز گردنی و دراز سری) میتوان از تمرین Chin Tuck با استفاده از یک فشار سنج زیر سر و گردن موسوم به Pressure Biofeedback Unit بهره برد، به این صورت که پس از آموزش نحوهی انجام تمرین به بیمار، از او میخواهیم که تمرین را انجام دهد و مقدار فشاری که به دستگاه در اثر انجام تمرین وارد میشود را مشاهده کند (شکل شماره ۳).
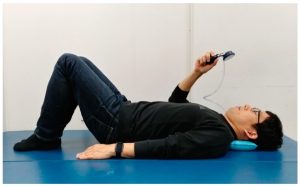
(شکل شماره ۳ – بیوفیدبک فشاری)
عضلات مولتی فیدوس :
-
- موثرترین درمان برای این عضلات بازگردن آنها به طول استراحتشان است.
- به منظور حفظ و برگرداندن قوس طبیعی گردن (موسوم به لوردوز گردنی)، بهترین راه تقویت سگمنتال عضلات مولتی فیدوس است که به دنبال آن، ثبات در ناحیه ی گردن هم افزایش پیدا میکند.
- به محض امکان تمرینات تقویتی ایزومتریک این عضلات باید آغاز گردد ( فرد دمر روی تخت بخوابد به گونهای که سر و گردن او از تخت بیرون باشد و در این حالت سعی کند گردن را بر خلاف جاذبه در وضعیت نرمال خود نگه دارد و نگذارد که سر بیافتد – شکل شماره ۴).
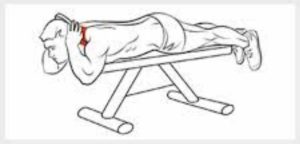
(شکل شماره ۴)
عضلات خلف گردن :
-
- در آسیب شلاقی، ضعف این عضلات دیده میشود، بنابراین باید تقویت آنها در برنامه درمانی جای داده شود.
- تقویت این عضلات با نیروی رو به جلوی ایجاد شده از سوی عضله استرنوکلیدوماستوئید، مقابله میکند.
نکته : در درمان این بیماران، از تمرینات هوازی نباید غافل شد. ثابت شده است که انجام تمرینات هوازی در یک موضع، خونرسانی به موضع را چندین برابر افزایش میدهد و استقامت را بالا میبرد.
تمرینات حسی-حرکتی و ثباتی گردن :
-
- در این مرحله، به منظور بهبود کارآیی الگوهای حرکتی در ناحیه گردن و اندام های فوقانی، انجام این تمرینات ضروری میباشد.
- هدف نهایی این تمرینات ایجاد یک پایه محکم برای حرکات گردن است که بیمار بتواند با بیشترین ثبات و کمترین انرژی، بهترین حرکت را با هماهنگی و دقت بالا انجام بدهد (این تمرینات تخصصی بوده و بسته به مرحلهای از بهبودی که بیمار در آن قرار دارد، توسط فیزیوتراپیست برای بیمار تجویز میشوند).
درد در مفاصل فاست:
-
- این مفاصل چون عمقی هستند، درد و قرمزی و تورم آنها قابل تشخیص نمی باشد.
- به دلیل تشکیل بافت اسکار در حضور ادم، از انجام دادن تمرینات کششی و موبیلیزاسیون که میتواند به بافت اسکار آسیب زده و تورم را تشدید کند، جلوگیری باید شود.
- بی حرکتی مفاصل امکان تشکیل بافت اسکار را افزایش میدهد.
- با توجه به موارد بالا، در درمان مفاصل فاست باید به چند نکته توجه نمود :
- در مرحلهی حاد، انجام حرکت چرخش سر و گردن در دامنه بدون درد و بدون مقاومت در هر ساعت ضروری است.
- موبیلیزاسیونی که برای بیمار انجام میشود، باید کنترل شده باشد و برای بیمار درد و ناراحتی ایجاد نکند.
- تشخیص نواحی هایپر موبایل (ثبات کم و حرکت زیاد) و خودداری از دادن موبیلیزاسیون مفصلی در این نواحی مهم است.
- گرباید از کشش های شدید و طولانی مدت به دلیل احتمال آسیب به بافت های نرم و اسکار، جلوگیری کرد.



بدون دیدگاه